대형병원 중심의 의약품 장기처방이 계속해서 증가하고 있는 것으로 나타났다.
더불어민주당 김성주 의원(전주시병,재선,보건복지위원회)이 건강보험심사평가원으로부터 제출받은 자료를 분석한 결과, 최근 5년간 약 7196만 건에 달하는 처방일수 90일 이상의 의약품 장기처방이 이루어진 가운데, 상급종합병원 등 대형병원을 중심으로 의약품 장기처방이 매년 증가추세에 있는 것으로 확인되었다. 특히 1년 이상의 장기처방도 매년 늘어나고 있는 것으로 나타났다.
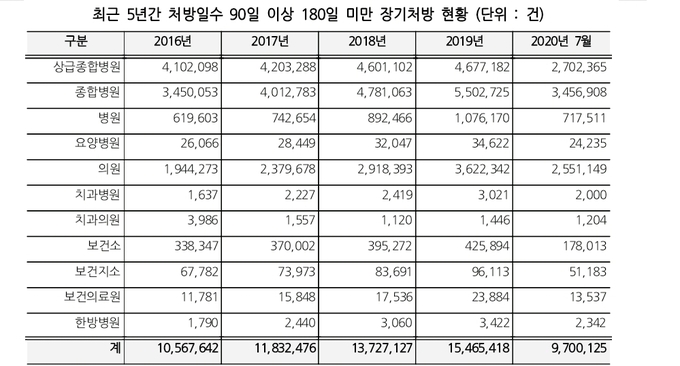
90일 이상 180일 미만 장기처방은 2016년 약1056만건에서, 2017년 1183만건, 2018년 1372만건, 2019년 1546만건으로 꾸준히 증가해왔다. 올해 7월까지도 이미 970만건 이상이 처방돼 전년치를 넘어설 전망이다.
180일 이상 365일 미만의 장기처방도 꾸준히 증가했다. 2016년 168만여건을 기록한 180일 이상 365일 미만 장기처방은 2019년 263만여건으로 4년 새 약56% 증가했다. 올해 7월까지는 169만여건이 처방돼 이미 2016년 수치를 넘어섰다.
1년 이상의 장기처방도 마찬가지로 증가했다. 2016년 6만8천여건이던 1년 이상 장기처방은 지난해 12만여 건으로 2배가랑 증가했다.
이같은 장기처방은 상급종합병원과 종합병원 등 대형병원을 중심으로 이루어진 것으로 나타났다. 특히 처방 기간이 길어질수록 상급종합병원이 차지하는 비율이 높은 것으로 확인되었다.
전문가들은 상급종합병원을 중심으로 장기처방이 환자 이탈을 막는 수단으로 남용되고 있다고 지적하고 있다. 장기처방을 받은 환자들이 병이 악화되거나 다른 질환이 발생하면 그동안 다니던 병원에서 치료를 받고자 하는 소비성향을 악용한다는 것이다.
대형병원 쏠림현상이 지나친 장기처방의 배경이라는 분석도 있다. 1·2차 병원 진료를 거치지 않은 외래환자가 여전히 대형병원으로 몰리는 가운데, 만성질환자를 중심으로 장기처방을 통해 관리가 이루어진다는 것이다.
김성주 의원은 “지나친 장기처방은 진료주기의 장기화로 인한 병세 악화와 약물내성 발생의 부작용을 일으킬 우려가 크다”며 “의료전달체계의 왜곡이 장기처방의 남용까지 이어지는 악순환을 끊어야 한다”고 지적했다.
이어 김 의원은 “예외적인 사유가 없는 한 일정기간 이상의 장기처방을 제한해, 만성질환 환자들이 1·2차 병원에서 정기적으로 진료 받을 수 있도록 유도 하는 등 개선책을 마련하겠다”고 밝혔다.
















