30대에 성인 당뇨병이 발병한 사람은 유전적 영향에 의한 심혈관질환 발생위험이 크지만, 건강한 생활습관을 지키면 그 위험을 줄일 수 있다는 연구 결과가 나왔다. 젊은 나이에 진단된 성인 당뇨병 환자는 합병증 예방을 위해 생활습관에 각별히 주의해야 할 것으로 보인다.
서울대병원 내분비대사내과 곽수헌·박경수 교수와 이현석 전문의 연구팀이 30대~60대 성인 당뇨병 환자 1만3486명을 대상으로 당뇨병 진단 연령에 따른 심혈관질환의 유전적 위험을 비교하고, 생활습관에 따른 유전적 위험의 차이를 분석한 결과가 19일 발표됐다.

성인 당뇨병(제2형 당뇨병)은 혈당을 조절하는 인슐린 기능이 떨어져 혈당이 비정상적으로 높아지는 질환이다. 국내 30대 이상 인구 6명 중 1명이 당뇨병 환자로, 최근에는 비만인구의 증가로 40대 미만에 조기 진단받는 환자가 세계적으로 증가하고 있다.
조기 진단된 당뇨병은 늦은 나이에 발병했을 때보다 진행 속도가 빠르고 심혈관질환 합병증 위험이 높아지지만, 그 원인에 대해서는 명확히 알려진 바 없었다.
연구팀은 당뇨병 조기 발병에 유전적 요인이 강하게 작용한다는 점에 착안하여 유전적 요인이 조기 발병 당뇨병 환자의 심혈관질환 위험을 높일 것이라는 가설을 세우고 연구를 실시했다.
먼저 연구팀은 영국 바이오뱅크 코호트에 등록된 당뇨병 환자 1만2321명의 유전자를 분석해 대표적인 심혈관 합병증인 관상동맥질환과 관련된 유전자변이들을 확인하고, ‘다유전자위험점수’로 정량화했다. 이 점수가 높을수록 관상동맥질환이 발생할 유전적 위험이 크다고 알려졌다.
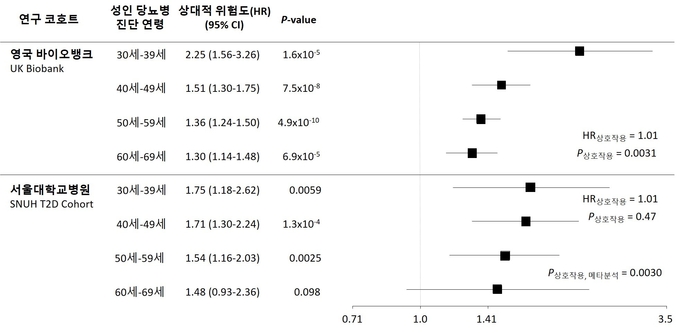
이후 당뇨병 환자를 진단 연령별로 13년간 추적 관찰하고, 다유전자위험점수를 이용하여 ‘관상동맥질환 발생에 대한 유전적 영향의 크기’를 의미하는 위험비(HR)를 확인했다.
그 결과, 진단 연령이 10년씩 빨라질 때마다 관상동맥질환의 위험비가 14%씩 증가하는 경향이 확인됐다. 30대 당뇨병 진단 그룹의 위험비(HR 2.25)는 60대(HR 1.30)에 비해 1.73배 높았다.
이 결과는 서울대병원 코호트에 등록된 1165명의 당뇨병 환자를 8년간 추적 관찰했을 때도 유사했다. 즉 당뇨병 진단 연령이 빠를수록 유전적 요인이 실제 관상동맥질환 발생에 끼치는 영향이 강해진다는 것이 연구팀의 설명이다.
추가로 연구팀은 연령대별 당뇨병 환자의 관상동맥질환 발생위험을 건강한 생활습관(흡연하지 않음, 비만하지 않음, 건강한 식단, 적절한 신체활동) 여부에 따라서 분석했다.
그 결과, 관상동맥질환의 유전적 위험이 높은 30대 당뇨병 환자가 건강한 생활습관을 준수한 경우, 유전적으로 낮은 위험을 타고나는 것과 비슷한 수준까지 관상동맥질환 발생 위험이 줄어든 것으로 나타났다.
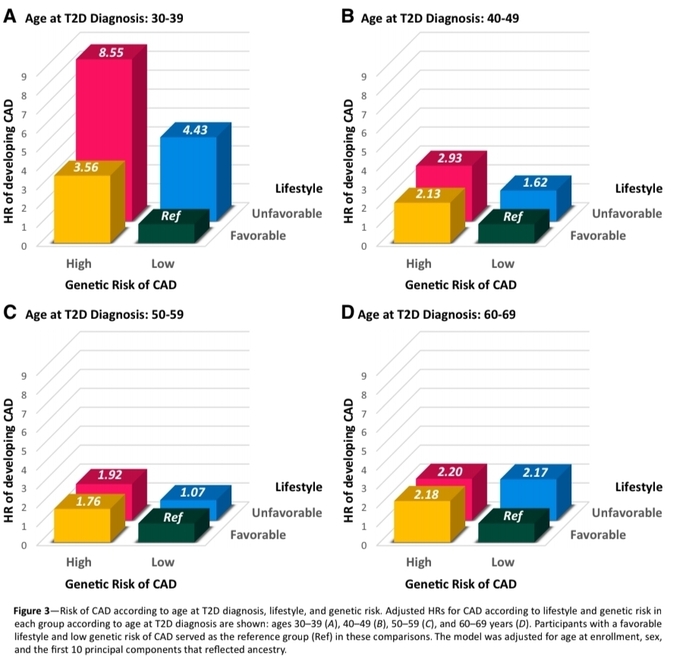
반면 30대 당뇨병 환자 중 유전적 위험이 높고 생활습관이 건강하지 않은 경우, 유전적 위험이 낮고 건강한 생활습관을 지닌 사람보다 관상동맥질환 발병 위험이 8.55배까지 증가했다.
곽수헌 교수는 “본 연구를 통해 당뇨병 조기 진단 환자들의 심혈관합병증 위험이 증가하는 이유로 ‘유전적 요인’이 작용함을 확인해 의미가 크다”며 “향후 젊은 당뇨병 환자의 유전자를 분석해 심혈관질환 고위험군을 선별·조기 관리하는 ‘정밀 의료’가 실현될 수 있을 것으로 기대된다”고 연구의 의의를 설명했다.
박경수 교수는 “젊은 당뇨병 환자도 심혈관질환에 대한 경각심을 가질 필요가 있다”며 “적절한 신체활동, 건강한 식단, 금연 등 생활습관을 개선을 위해 노력해야 한다”고 말했다.
한편, 이번 연구는 당뇨병 분야의 최고 권위 국제학술지인 ‘당뇨병 관리(Diabetes Care)’ 최근호에 게재됐다.














