
외과 수술 등 1차 치료에 실패한 악성 흑색종 환자에 사용되는 약제의 효과가 확인됐다.
연세암병원 종양내과 김규현‧정민규‧신상준 교수 연구팀은 수술로 치료하지 못한 c-KIT 돌연변이 흑색종 환자에게 레고라페닙 약제를 투약했을 때 호전을 보인 환자 비율이 73.9%였다고 24일 밝혔다.
이번 연구 결과는 국제학술지 유럽암학회지(European Journal of Cancer, IF 8.4) 최신 호에 게재됐다.
연구팀은 2014년부터 약 8년간 연세암병원을 비롯한 국내 7개 대학병원에서 c-KIT(시-키트) 돌연변이 악성 흑색종 환자 중 항암 치료를 받고도 질병이 진행된 것으로 확인된 환자 23명을 대상으로 ‘레고라페닙’ 투약 후 결과를 추적 관찰했다.

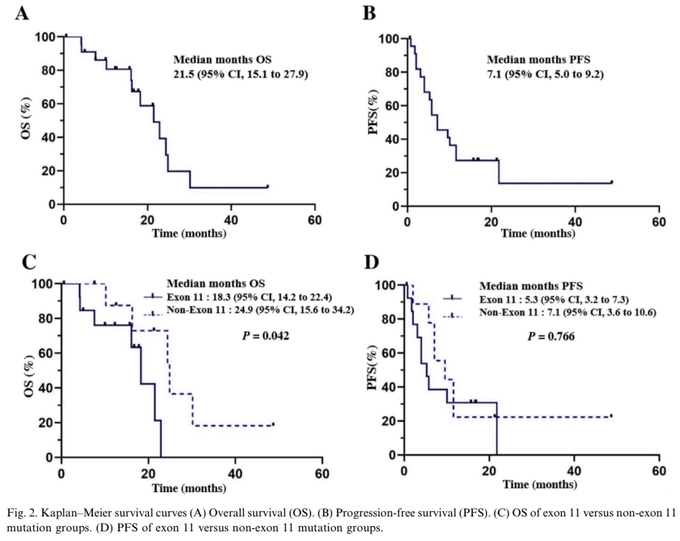
연구 결과는 투약 8주 차와 연구 마무리 시점(중앙값 15.2개월)으로 나눠 각각 분석했다. 투약 8주 차에 종양이 완전히 없어진 완전반응은 2명(8.7%), 종양의 크기가 30%이상 감소한 부분반응은 5명(21.7%)이었다. 약제 투여로 질환이 호전되는 비율인 질병조절률은 73.9%로 나타났다. 연구 기획 단계에서 사전에 예상한 정도보다 더 많이 종양 감소를 보인 환자의 비율(객관적 반응률)은 30.4%로 확인됐다.
이어 연구 마무리 시점에서 질환 악화없이 생존한 무진행생존기간은 평균 7.1개월, 전체 생존 기간은 21.5개월로 확인됐다. c-KIT 돌연변이 악성 흑색종에 사용하는 기존 치료제인 이마티닙, 닐로티닙과 각각 비교했을 때 무진행생존기간은 최대 2.5배 이상(각각 2.8~3.7개월, 3.3~6.0개월) 길었다. 전체 생존 기간도 이마티닙(10.7~14.0개월), 닐로티닙(11.9~18.0개월)보다 레고라페닙(21.5개월)이 더 우수한 것으로 확인됐다.
한편, 악성 흑색종은 피부 겉에서 자외선을 차단하는 멜라닌을 만드는 세포에 발생하는 치명적인 암이다. 1차 치료는 종양과 그 근처를 도려내는 외과 수술이나, 수술 불가능한 국소 진행성 또는 전이성 흑색종에서는 면역항암제 등 약물을 사용하게 된다.
악성 흑색종을 앓는 아시아인 5명 중 1명은 c-KIT 돌연변이에 양성 반응을 보이지만, 피부암 연구가 많이 진행된 미국이나 유럽에서는 매우 드문 돌연변이로 표준치료가 없었다.
정민규 교수는 “c-KIT 돌연변이 흑색종은 한국인을 비롯한 아시아인에게서 많이 발병하지만 신약 임상을 주도하는 서양에서는 드물어 표준 치료법이 없는 실정”이라며 “해당 돌연변이를 가진 환자에게서 레고라페닙 효과를 확인한 이번 연구를 기반으로 흑색종 환자 치료 정복을 위해 더욱 연구할 것”이라고 말했다.















